3. Надпочечники
1. Синдром Иценко-Кушинга. Кортикостерома
Синдромом Кушинга называют предклиническое состоянием с повышенным уровнем эндогенного кортизола
Кортикостерома – гормонально активная опухоль из клеток коры надпочечников (преимущественно пучковой зоны), продуцирующая в избыточном количестве глюкокортикоиды, что приводит к развитию эндогенного гиперкортицизма
Кортикостерома – один из вариантов клинического синдрома Кушинга
Патогенез
- Нарушение работы гипофиза -> высокий АКТГ -> гиперплазия надпочечников -> выработка глюкортикоидов
- Опухоль надпочечника -> вырабатывают глюкокортикоиды
Классификация
АКТГ-зависимые:
- болезнь Иценко-Кушинга
- синдром эктопической секреции АКТГ.
АКТГ-независимые:
- первичную опухоль надпочечников (аденома, рак)
- узелковая гиперплазия надпочечников.
Классификация кортикостером (по морфо-функциональным признакам):
- светлоклеточные;
- темноклеточные;
- смешанноклеточные;
- гигантоклеточные.
Этиология
- Аденома гипофиза/надпочечников
- Экзогенные ГКС
Диагностика
Жалобы и анамнез:
- появление в течение короткого времени центрального ожирения;
- багрово-синюшных стрий;
- Артериальная гипертония (АГ);
- у женщин – симптомов вирилизации;
- у мужчин – снижения либидо и потенции.
Клиника
- наиболее ранними и постоянными проявлениями заболевания считают центральное (кушингоидного) ожирение, АГ (90-100 %), головную боль, мышечную слабость и быструю утомляемость;
- у 40-90% имеет место нарушение углеводного обмена
- у 70% женщин – симптомы вирилизации
- у 85% мужчин – снижение либидо и потенции;
- частый признак – синюшно-багровые стрии на коже живота, молочных желез и внутренних поверхностей бедер, петехиальные кровоизлияния;
- у 80% – компрессионные переломы тел позвонков вследствие остеопороза.
- У 15% пациентов выявляют мочекаменную болезнь, хронический пиелонефрит. Нередко развиваются психические нарушения (возбуждение, депрессия). Может иметь место почечная колика.
Инструментальные
- УЗИ, КТ, МРТ надпочечников
- сцинтиграфия с I131 - нор-холестерином (обнаружение одного надпочечника из-за атрофии второго подтверждает диагноз кортикостеромы)
Лабораторные
(референсы зависят от лаборатории, в скобках указаны нормы helix.ru)
- свободный кортизол в суточной моче (58 - 403 мкг/сут)
- кортизол в крови и слюне в ночное время (венозная утром 166 - 507 нмоль/л, вечером 73,8 - 291 нмоль/л, слюна утром < 20,3 нмоль/л, вечером < 6,94 нмоль/л)
- Малая дексаметазоновая проба (1мг декаметазона вечером, забор крови утром на след. день)
- АКТГ в сыворотке крови в утренние и ночные часы (ритм секреции АКТГ, для опр. АКТГ зависимости, норма 0 - 46 пг/мл);
- Большая дексаметазоновая проба (8мг декаметазона ночью, забор крови утром на след. день)
Для уточнения метаболических нарушений:
- Биохимия, уровни минералов
- Глюкоза
- Коагулограмма
- Уровни тропных гормонов
Диф диагноз
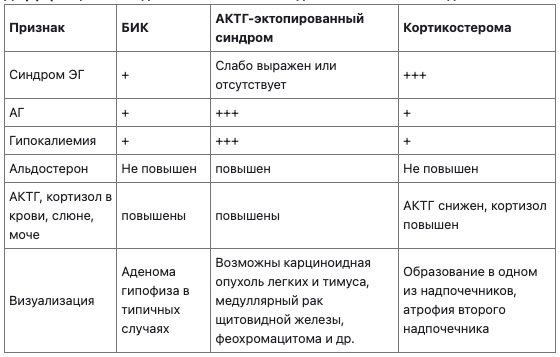
Лечение
Единственным радикальным методом лечения кортикостеромы является хирургический – адреналэктомия. После - заместительная терапия гидрокортизоном с 25-50 мг до отмены на 4ые сутки.
Осложнения
- остеопороз
- артериальная гипертензия
- метаболический синдром
- мочекаменная болезнь
- снижение иммунитета
Прогноз
Благоприятный
2. Феохромоцитома
Феохромоцитома – опухоль из хромаффинной ткани надпочечниковой или вненадпочечниковой (параганглиомы) локализации, продуцирующая и секретирующая катехоламины – норадреналин, адреналин и дофамин
Классификация
Клиническая (по О.В. Николаеву, В.В. Меньшикову)
- Бессимптомное течение
- А) «Немая» форма (не регистрировались изменения АД и уровня катехоламинов; при гистологическом исследовании выявлена опухоль хромаффинной ткани);
- Б) Скрытая форма (лабораторно выявляется повышенный уровень катехоламинов при нормальных значениях АД).
- Клинически выраженное течение:
- А) Пароксизмальная форма (кризовые подъемы АД, в межприступный период нормальные цифры АД);
- Б) Персистирующая форма (постоянно повышенное АД);
- В) смешанная форма (на фоне постоянно повышенного АД периодически повторяются приступы еще большего подъема АД).
- Атипичное течение:
- А) гипотоническая форма;
- Б) протекающее под клинической «маской», связанной с полигормональной продукцией (гиперкортицизм и т.д.).
По тяжести:
- Легкое (редкие кризы или бессимптомная форма);
- Средней тяжести (частые кризы, осложнения отсутствуют);
- Тяжелое (наличие осложнений со стороны ЦНС, сердечно-сосудистой системы, почек; сахарный диабет).
По локализации:
- Надпочечниковые: односторонние, двусторонние.
- Вненадпочечниковые: в паравертебральных симпатических ганглиях; внутри и внеорганные скопления хромаффинной ткани (одна из самых частых локализаций - опухоль Цукеркандля, исходящая из парааортального скопления симпатической ткани, расположенного в области отхождения от аорты нижней брыжеечной артерии); хемодекомы (внутреннее ухо, glomus capotis);
По морфологическому строению:
- доброкачественные (трабекулярный, альвеолярный, дискомплексированный, смешанный типы);
- злокачественные (инвазирующие; метастазирующие);
- мультицентрические (тотальное генетическое поражение мозгового вещества надпочечников)
Этиология
Гормонально активная опухоль хромаффинных клеток (в медуллярной зоне)
Диагностика
Жалобы:
- головные боли;
- головокружение;
- нарушение зрения;
- учащенное сердцебиение;
- потливость;
- чувство тревоги и страха;
- перебои в работе сердца (тахикардия);
- профузная потливость;
- сухость во рту;
- тремор конечностей во время кризов АГ;
- похудание.
Анамнез:
- артериальная гипертензия;
- резистентность к стандартной гипотензивной терапии;
- молодой возраст, нехарактерный для развития АГ с кризовым течением, раннее развитие осложнений АГ;
- похудание;
- наличие инциденталомы надпочечника (инциденталомы (случайно выявленные образования) надпочечника (независимо от наличия артериальной гипертензии));
- отягощенный семейный анамнез (наличие ФХЦ/ПГ);
- наличие любых компонентов наследственных синдромов, ассоциированных с ФХЦ/ПГ; АГ в детском возрасте
Клиника
Во время симпато-адреналовых кризов:
- бледность кожных покровов и слизистых;
- потливость, тремор конечностей;
- сухость языка и слизистых;
- повышение АД, сменяющееся гипотонией;
- тахикардия;
- нарушения сердечного ритма;
- расширение границ сердца влево (в динамике);
Инструментальные
- УЗИ, ЭКГ, ЭХО-КГ
- Глазное дно
- Неврологическое обследование;
- Топическая диагностика: КТ, МРТ
- Сцинтиграфия с 123I- или 131I-метайодбензилгуанидином
- ПЭТ с 18F-ФДГ, 18F-ФДОФА и сканирование рецептора соматостатина с 111In-пентетриотидом
Лабораторные
- общий анализ крови (лейкоцитоз (выше 9,2х109/л у мужчин и выше 10,4х109/л у женщин);
- определение гликемии (гипергликемия натощак выше 7,0 ммоль/л по плазме в венозной крови, выше 11,1 ммоль/л – в любое время суток.), гликолизированного гемоглобина;
- биохимический анализ крови: электролиты;
- определение уровня адреналина и норадреналина во время приступа (норма ADR 10.0 - 200.0 пг/мл, NOR 80.0 - 520.0 пг/мл, DOPA 5,6 - 44 пг/мл, 5HT 50 - 220 нг/мл) ;
- определение свободных метанефринов плазмы (повышение уровня метанефрина плазмы крови до диагностических значений, норма метанефрина 0 - 0,49 нмоль/л, норметанефрина 0 - 0,89 нмоль/л);
- определение фракционированных метанефринов суточной мочи (повышение экскреции метанефрина (в норме <320 мкг/сут), норметанефрина (в норме <390 мкг/сут) с мочой) - низкая чувствительность;
Диф диагноз
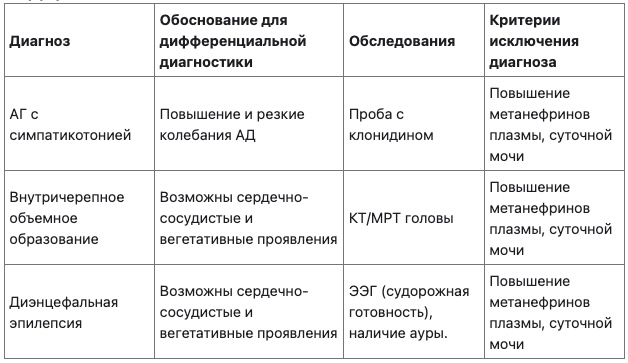
Лечение
Хирургическое - адреналэктомия
Немедикаментозное
- Диета, режим
- отказ от курения и алкоголя
Медикаментозное
Цель: купирование адреналовых кризов, снижение АД и корреция углеводного обмена в дооперационном периоде
- альфа блокаторы (Доксазозин), бета блокаторы (Пропранолол, Атенолол), БМКК (Нифедипин, Амлодипин)
Осложнения
- Нарушения ССС, инсульт
Прогноз
Благоприятный при доброкачественной опухоли
3. Первичный гиперальдостеронизм (синдром Конна)
Первичный гиперальдостеронизм – собирательный диагноз, характеризующийся повышенным уровнем альдостерона, который относительно автономен от ренин-ангиотензиновой системы и не снижается при натриевой нагрузке
Патогенез
Первичный гиперальдостеронизм возникает в результате чрезмерного синтеза альдостерона надпочечниками, обычно из-за опухоли одной из надпочечных желез. Высокий уровень альдостерона способствует увеличению обратного всасывания натрия и потере калия почками, что приводит к нарушению водно-электролитного баланса
Вторичный гиперальдостеронизм, который более распространен, может быть следствием уменьшения притока крови к почкам, снижения кровяного давления или уровня натрия. Наиболее частой его причиной является сужение кровеносных сосудов, которые снабжают кровью почки, – стеноз почечной артерии. Вторичный гиперальдостеронизм может также наблюдаться при застойной сердечной недостаточности, циррозе печени, болезнях почек и при токсикозе
Классификация
- альдостеронпродуцирующая аденома коры надпочечников (АПА) — альдостерома (синдром Конна);
- двусторонняя гиперплазия или аденоматоз коры надпочечников:
- идиопатический гиперальдостеронизм (ИГА, неподавляемая гиперпродукция альдостерона);
- неопределенный гиперальдостеронизм (избирательно подавляемая продукция альдостерона);
- глюкокортикоидподавляемый гиперальдостеронизм (ГПГА);
- альдостеронпродуцирующая, глюкокортикоид подавляемая аденома;
- карцинома коры надпочечников;
- вненадпочечниковый гиперальдостеронизм (яичники, кишечник, щитовидная железа).
Этиология
- Опухоль надпочечников
Диагностика
Жалобы и анамнез:
- головные боли,
- повышение АД,
- мышечная слабость, особенно в икроножных мышцах, судороги, парастезии в ногах,
- полиурия, никтурия, полидипсия.
Начало заболевания постепенное, симптомы проявляются после 40 лет, чаще диагностируется в 3-4 декаде жизни.
Клиника
Гипертонический, неврологический и мочевой синдромы
Инструментальные
- УЗИ, КТ надпочечников
- сцинтиграфия с 131I-холестеролом
- селективная катетеризация вен надпочечников и определение содержания уровня альдостерона и кортизола в крови, оттекающей от правого и левого надпочечника (образцы крови берутся из обеих вен надпочечников, а также из нижней полой вены). Критерии: пятикратное увеличение соотношения альдостерон/кортизол считается подтверждением наличия альдостеромы.
Лабораторные
(в скобках указаны нормы)
- определение калия в сыворотке крови (3,5 - 5,1 ммоль/л);
- определение уровня альдостерона плазмы крови (25 - 315 пг/мл);
- определение альдостерон-ренинового соотношения (ренин 4,4 - 46,1 мкМЕ/мл)
- тесты:
- с натриевой нагрузкой
- физиологическим раствором
- с каптоприлом
Диф диагноз
Лечение
Хирургическое - адреналэктомия
Немедикаментозное
- щадящий режим
- диета
Медикаментозное
- Спиронолактон
- Антагонисты кальция (нифедипин, амлодипин)
- Блокаторы натриевых каналов (триамтерен амилорид)
Осложнения
- АГ, Нефрогенная АГ
- альдостерон-индуцированной гипертрофия миокарда
Прогноз
При своевременной диагностике и грамотной терапии — благоприятный