2. Пневмония
Внебольничная пневмония – острое инфекционное заболевание (нижних дыхательных путей), возникшее во внебольничных условиях и рентгенологическими свидетельствами «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
Классификация

По степени тяжести
- Легкое течение ВП – невыраженные симптомы интоксикации, температура тела субфебрильная, отсутствуют дыхательная недостаточность и нарушения гемодинамики, легочная инфильтрация в пределах 1 сегмента, лейкоциты 9,0-10,0 х 10^9/л, нет сопутствующих заболеваний.
- Средняя степень тяжести ВП: умеренно выраженные симптомы интоксикации, повышение температуры тела до 38°С, легочный инфильтрат в пределах 1-2 сегментов, ЧД до 22/мин, ЧСС до 100 уд/мин, осложнения отсутствуют.
- Тяжелое течение ВП: выраженные симптомы интоксикации, температура тела <35,5°С или >38°С; дыхательная недостаточность II-III ст (SaO2 < 92% (по данным пульсоксиметрии), РаО2 < 60 мм рт.ст. и/или РаСО2 > 50 мм рт.ст. при дыхании комнатным воздухом), нарушения гемодинамики (АД<90/60 мм рт. ст, ЧСС>100 уд/мин), инфекционно-токсический шок, лейкопения ˂4,0х10^9/л или лейкоцитоз 20,0х10^9/л; инфильтрация более чем в одной доле; наличие полости (полостей) распада; плевральный выпот, быстрое прогрессирование процесса (увеличение зоны инфильтрации на 50% и более за 48 час наблюдения), абсцедирование, мочевина >7,0 ммоль/л, ДВС-синдром, сепсис, недостаточность других органов и систем, нарушения сознания, обострение сопутствующих и/или фоновых заболеваний.
Этиология
Streptococcuspneumoniae (пневмококк) – 30-50% случаев заболевания.
Атипичные микроорганизмы (от 8 до 30% случаев ВП):
- Chlamydophila pneumonia, Mycoplasma pneumonia, Legionella pneumophila.
- Реже: Haemophilus influenza, Staphylococcusaureus, Klebsiella pneumoniae, еще реже – другие энтеробактерии.
- в очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, или при наличии бронхоэктазов).
Нередко при ВП выявляется смешанная или ко-инфекция.
Среди других возбудителей ВП упоминаются респираторные вирусы (вирусы гриппа А и B, парагриппа, аденовирус, респираторный синцитиальный вирус), хотя чаще они рассматриваются как ведущий фактор риска воспаления легких, являясь «проводником» для бактериальной инфекции.
Некоторые микроорганизмы не вызывают бронхолегочного воспаления: Streptococcusviridans, Staphylococcusepidermidisи другие стафилококки, Enterococcusspp., Neisseriaspp., Candidaspp. Выделение их из мокроты свидетельствует о контаминации материала флорой верхних дыхательных путей, а не об этиологической значимости этих микробов.
Диагностика
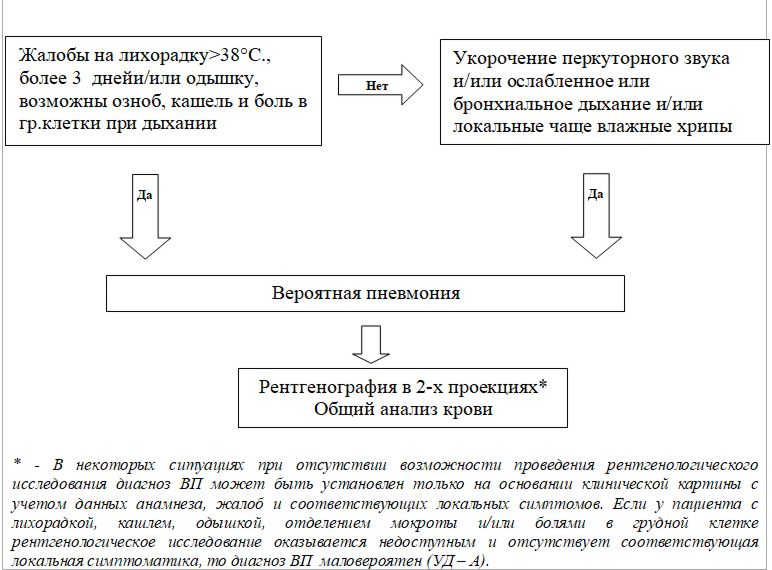
Жалобы и анамнез
- лихорадка в сочетании с жалобами на кашель,
- одышка,
- отделение мокроты и/или боли в грудной клетке.
- дополнительно часто немотивированная слабость;
- утомляемость;
- сильное потоотделение по ночам.
Клиника
Классические объективные признаки:
- усиление голосового дрожания;
- укорочение (тупость) перкуторного звука над пораженным участком легкого;
- локально выслушивается бронхиальное или ослабленное везикулярное дыхание;
- звучные мелкопузырчатые хрипы или крепитация. У части пациентов объективные признаки ВП могут отличаться от типичных или отсутствовать вовсе (примерно у 20% больных).
Лабораторные
Диагностически значимыми являются общий анализ крови и рентгенологическое исследование. Другие исследования необходимы для определения тяжести ВП, выявления возбудителя с последующей коррекцией антибактериальной терапии и проведения дифференциальной диагностики.
- общий анализ крови (лейкоцитоз или лейкопения, нейтрофильный сдвиг, ускорение СОЭ);
- биохимический анализ крови (может быть увеличение уровня мочевины и креатинина);
- С-реактивный белок (СРБ) количественное определение;
- Прокальцитониновый тест(ПКТ) при тяжелом течение пневмонии;
- общий анализ мокроты (увеличение лейкоцитов преимущественно за счет нейтрофилов и лимфоцитов);
- исследование мокроты на флору и чувствительность к антибиотикам (по показаниям);
- исследование мокроты на БК (по показаниям);
- коагулограмма (фибриноген, АЧТВ, МНО, Д-димер);
- определение газового состава артериальной крови (при SрO2 <92%);
- ИФА на микоплазменную инфекцию.
Инструментальные
- Обзорная рентгенография органов грудной полости в передней прямой и боковой проекциях – основным признаком пневмонии является затенение, инфильтрация (очаговая, сегментарная, долевая и более) легочной ткани. Диагноз ВП является определенным при наличии рентгенологически подтвержденной очаговой инфильтрации легочной ткани.
- Компьютерная томография грудного сегмента проводится при наличии клинических признаков пневмонии и рентген негативной картине, тяжелой пневмонии, отсутствии эффекта от стартовой антибактериальной терапии, ухудшения состояния пациента;
- Пульсоксиметрия, а при SрO2 < 92% - исследование газов артериальной крови (PO2, PCO2, pH, бикарбонаты);
- ЭКГ в стандартных отведениях;
- УЗИ сердца (ЭХО-кардиография) при тяжелом течение пневмонии для проведения дифференциальной диагностики с застойными явлениями в малом круге кровообращения и тромбоэмболиями.
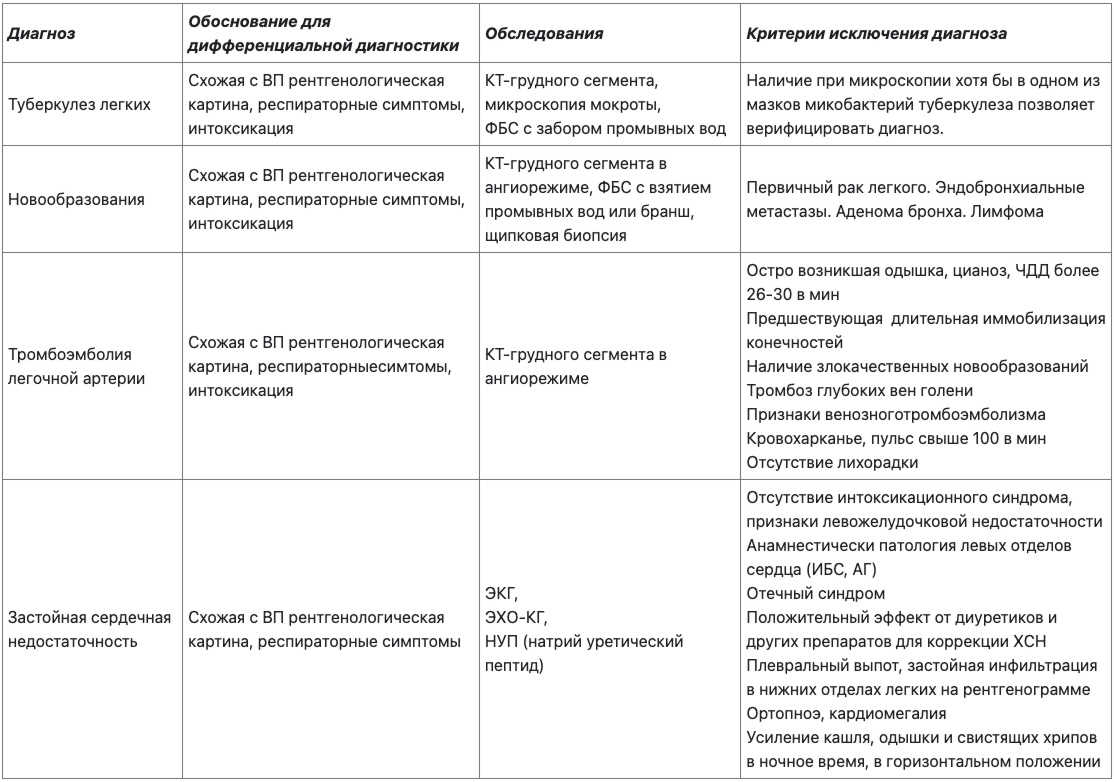
Диф диагноз
Лечение
Желательно амбулаторное. Показания к госпитализации по шкале CURB-65 (ниже)
Немедикаментозное
- поддержание адекватного водного баланса (достаточный прием жидкости);
- прекращение курения;
- устранение воздействия на больного факторов окружающей среды, вызывающих кашель (дыма, пыли, резких запахов, холодного воздуха)
Медикаментозное
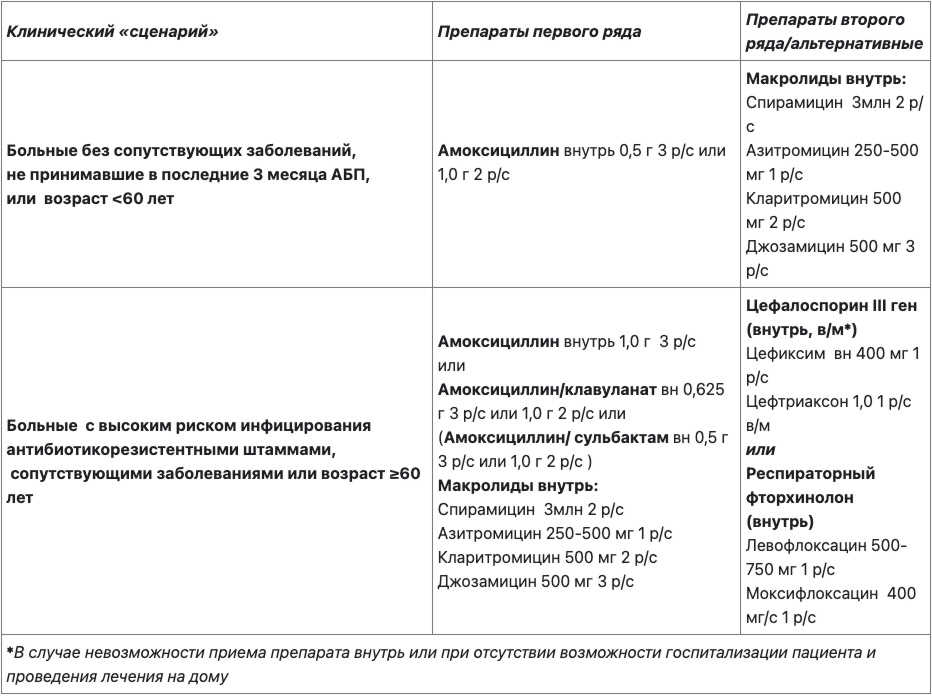
Дополнительные:
- Мукоактивные препараты: амброксол, ацетилцистеин, карбоцистеин, эрдостеин
- Бронходилататоры показаны больным с явлениями бронхиальной обструкции и гиперреактивности дыхательных путей: сальбутамол, фенотерол, ипратропия бромид, фенотерол+ипратропия бромид
- Допустимы ингаляционные ГКС при гиперреактивности дыхательных путей, выраженном бронхообструктивном синдроме и сохранении затяжного кашля (будесонид, беклометазон, флутиказон, циклесонид)
На стационаре (+ к вышеперечисленному)
- Кислородотерапия
- Неинвазивная вентиляция легких (НИВЛ) при
- Выраженная одышка в покое, ЧДД > 30/мин
- РаО2/FiО2< 250 мм рт.ст.
- РаСО2> 50 мм рт.ст. или рН < 7,3
- Инвазивная вентиляция легких (ИВЛ)
- Абс показания:
- Остановка дыхания
- Нарушение сознания (сопор, кома), психомоторное возбуждение
- Нестабильная гемодинамика (АД сист< 70 мм рт.ст., ЧСС < 50/мин)
- Относительные:
- ЧДД >35/мин
- РаО2/FiО2< 150 мм рт.ст.
- Повышение РаСО2> 20% от исходного уровня
- Изменение ментального статуса
- Абс показания:
- Экстракорпоральная мембранная оксигенация
Другие
Шкала CURB-65

Осложнения
- плевральный выпот (неосложненный и осложненный);
- эмпиема плевры;
- деструкция/абсцедирование легочной ткани;
- острый респираторный дистресс-синдром;
- острая дыхательная недостаточность (определяемая по клиническим данным, сатурации и газам артериальной крови): I, II, III степени
- инфекционно-токсический (септический) шок;
- вторичная бактериемия, сепсис, гематогенные очаги отсева;
- перикардит, миокардит;
- нефрит и др.
Прогноз
Условно благоприятный, по шкале CURB-65